С появлением нового современного хирургического корпуса в работе Первой Онкологической больницы г. Москвы многое изменилось. О том, какие новые методики освоили врачи, какие виды операций выполняются врачами клиники сегодня, как попасть на лечение и о многом другом рассказывает заместитель главного врача по хирургической работе, доктор медицинских наук, профессор, хирург-онколог Городской клинической онкологической больницы №1 Игорь Сергеевич Осипов.
– Игорь Сергеевич, расскажите, как изменилась работа Первой онкологической больницы с введением нового корпуса?
– Очень многое изменилось. Прежде всего, изменились условия, в которых мы стали работать и в которых стали находиться пациенты. Условия теперь самые современные и комфортные. Для пациентов появились хорошие 1-2-3 местные палаты с туалетом, душем. Для врачей созданы очень комфортные (в профессиональном и бытовом смысле слова) условия для работы. Операционный блок и отделение реанимации оснащены по последнему слову техники. У нас сегодня одно из самых современных учреждений, оказывающих комплексную помощь онкологическим пациентам, в том числе, хирургическую. Конечно, в нашей больнице оказывают все виды онкологической помощи: и лучевую, и химиотерапию на самом современном уровне. И в новом корпусе сконцентрированы все восемь (включая отделение реанимации) лечебных отделений хирургического профиля.
– Какое оборудование есть в новом корпусе?
– Реанимация оснащена хорошими современными аппаратами ИВЛ. Каждая койка в отделении интенсивной терапии оснащена специальным оборудованием, которое позволяет осуществлять непрерывный мониторинг состояние всех пациентов и передавать визуальное изображение пациента и все жизненно-важные параметры на большой экран в ординаторской и на пульт постовой сестры. Это очень удобно, поскольку дежурный медицинский персонал (и врачи и медицинские сестры) в таких условиях значительно быстрее реагируют на все изменения в состоянии пациентов.
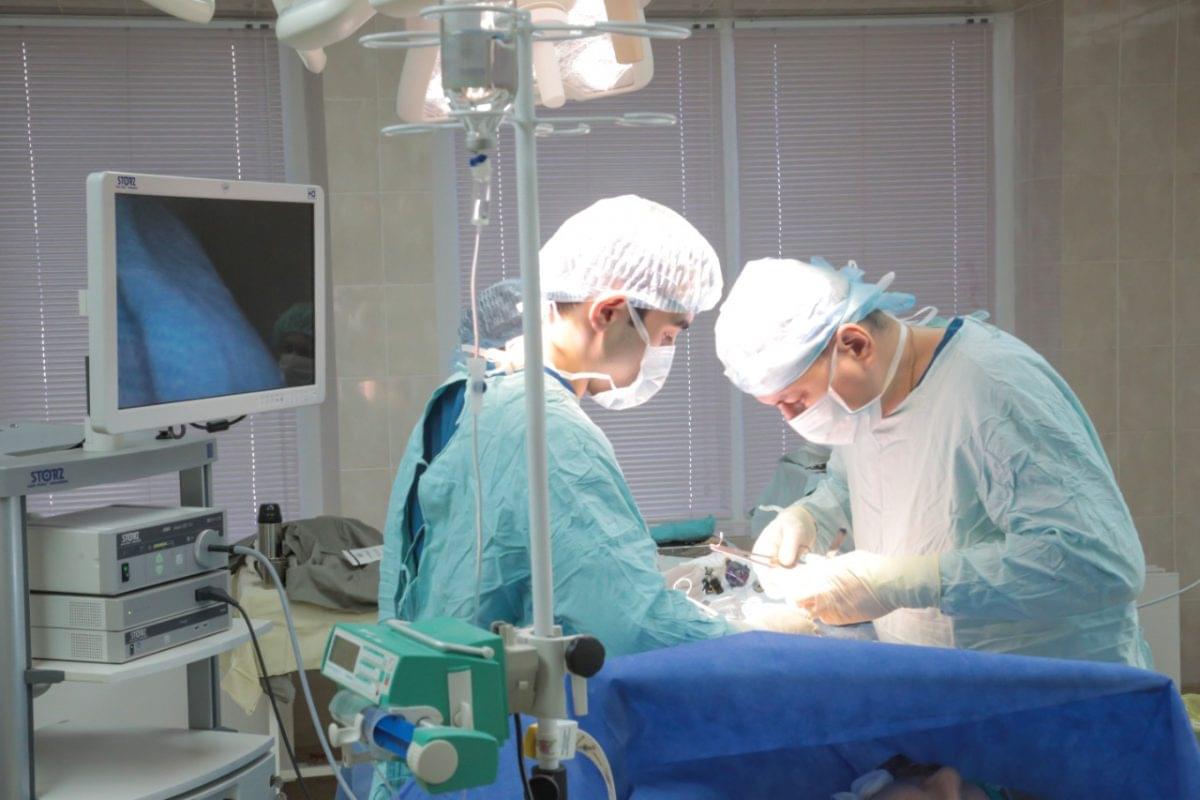
В операционном блоке все операционные оснащены эндоскопическими стойками, благодаря которым можно проводить малоинвазивные операции. Имеются модульные операционные, в которых информация по пациенту, которому выполняется операция в данный момент, передается в локальную сеть и все его параметры (биохимические, дыхательные, показатели работы сердца, почек) могут быть просмотрены как анестезиологом, так и руководителем центра анестезиологии и реанимации, а также главным хирургом. Из этих операционных возможна видеотрансляция оперативного вмешательства.
– Насколько изменилось количество малоинвазивных вмешательств в вашей больнице?
Оснащение всех операционных позволяет выполнять многие операции не только традиционным доступом при помощи больших разрезов (хотя и такие делаются), а малоинвазивно, путем лапароскопии или торакоскопии. В старом корпусе лапароскопические операции были единичными. А сейчас, например, при раке толстой кишки процентов 80% вмешательств выполняется при помощи лапароскопических методик. В торакальной хирургии в настоящее время около 30% вмешательств делаются малоинвазивными способами, а в ближайшее время их доля будет доведена до половины.
Кроме того, у нас фактически заново создано видоизмененное отделение маммологии. Теперь оно называется отделение маммологии и реконструктивно-пластической хирургии. Кроме собственно вмешательств по поводу опухоли, наши врачи одномоментно проводят пациентке реконструкцию молочной железы, чтобы женщины были не только здоровы, но и эстетически чувствовали себя комфортно.
– Вероятно, врачам пришлось пройти обучение для работы в новых условиях?
– В современном медицинском мире постоянное повышение квалификации – обязательный компонент деятельности врача. Существует непрерывное медицинское образование, и существуют параметры, сколько баллов врачи должны набирать при дистанционном обучении, чтобы иметь возможность продолжать работу (например, сейчас проходит много вебинаров, и есть обязательные очные курсы повышения квалификации). Сколько существует медицина, столько и существует система обучения и повышения квалификации врачей. Без должного переобучения врач не получит сертификат, который надо обновлять раз в пять лет. В любом случае процесс этот идет постоянно. Сейчас малоинвазивные методики – веяние времени, и врачи их, конечно, осваивают. Я в свое время стоял у истоков лапароскопии (в Ленинграде), когда она выполнялась только с диагностической целью, не более. В Москве тогда провели первую лапароскопическую холецистэктомию, и мы думали: зачем это надо, это же так дорого, долго! А потом эта область хирургии начала развиваться так быстро, что только успевай следить. Сейчас практически любую операцию на органах брюшной полости можно выполнить с использованием лапароскопических методик. Поэтому врачи всеми этими методиками владеют. И все же есть ряд ситуаций, когда лапароскопия пациенту не подходит, не каждому и не всегда можно ее выполнять. Для каждого метода есть свои показания и свои противопоказания. И тогда на помощь приходит, конечно, открытая хирургия.
– Сколько восстанавливаются пациенты после малоинвазивных вмешательств?
– Основное преимущество малоинвазивных вмешательств – это быстрое восстановление пациента. После холецистэктомии в Америке людей выписывают в тот же день, у нас – на следующий день, а после операции на толстой кишке – через несколько дней. Пациент физически может ходить уже на следующий день утром, но остается в стационаре – все-таки мы наблюдаем за его состоянием. В целом же в значительной степени сократился срок восстановления пациентов после таких вмешательств. Мы выполняем лапароскопические резекции желудка и гастрэктомии, лапароскопические панкреато-дуденальные резекции и панкреатэктомии, лапароскопические операции на печени, включая гемигепатэктомию, что является, с моей точки зрения, высочайшим профессиональным уровнем. Но за такими пациентами наблюдение требуется более длительное, хотя к физической активности пациенты возвращаются, конечно, значительно раньше.
Мы также начали выполнять операции с применением микрососудистой техники. Например, после удаления молочной железы пластику делаем не только с помощью самых современных, а также и с использованием кожно-мышечных лоскутов самого пациента. Накладываем сосудистый шов. Операции с использованием микрососудистых швов выполняются и хирургами отделения опухолей головы и шеи. В общем, нам есть, чем гордиться. К примеру, такие реконструктивные операции на молочной железе делают в очень немногих лечебных учреждениях, это профессинально- и финансово достаточно затратные вещи. И все же именно подобные операции определяют уровень лечебного учреждения.
– Реконструктивная пластика груди для пациентки выполняется платно?
– Нет, все эти операции у нас проводят по полису ОМС и по квотам ВМП. Почти все эти вмешательства – высокотехнологичные. Мы в этом году получили достаточно много квот на ВМП и стараемся оправдывать ожидания. Пациенты за лечение у нас не платят, хотя есть канал платных медицинских услуг. Но в целом все современные операции могут выполняться по ОМС или по ВМП.
– Вы стали принимать по полису ОМС на лечение пациентов со всей России. Что нужно сделать, чтобы попасть на лечение в Первую Онкологическую больницу Москвы жителям других регионов?
– Они должны приехать к нам в поликлинику с обычным направлением по форме 057, которое выписывает онколог по месту жительства.
Очереди на стационарное лечение есть?
– Для первичного приема практически нет. Можно записываться через Интернет. Для госпитализации всегда существует небольшая очередь – пациент ведь должен пройти обследования, иногда довольно масштабные. Это занимает время перед госпитализацией. Но больших очередей у нас нет. Правда, у нас немного сбился режим работы в последние месяцы в связи с пандемией. Принципиально изменилась и нагрузка, и режим работы. Некоторые пациенты, которым надо было госпитализироваться, неожиданно заболевали, и им приходилось лечиться в инфекционных стационарах. А многие из пациентов, которые должны были быть госпитализированы, сами отказывались от госпитализации. Они хотели остаться на какое-то время в режиме самоизоляции и боялись лечиться. Сейчас все более-менее налаживается, поток больных восстановился.
– Как улучшились показатели работы больницы в связи со всеми проведенными изменениями?
– Сравнивать даже с прошлым годом наши показатели сейчас некорректно, поскольку мы работаем в принципиально других условиях. У нас было меньше коек, меньше отделений. Кстати, у нас организовано одно совсем новое отделение – отделение опухолей кожи и мягких тканей. Отделение маммологии территориально раньше находилось в составе филиала на Бауманской, и сейчас оно настолько видоизменилось, что его тоже можно назвать новым. Количество операций – важный, но не самый главный параметр, по которому надо оценивать работу учреждения. Важно качество этих операций, современные подходы к лечению больных, использование малоинвазивных методик. А вообще, каждые полгода мы анализируем нашу деятельность, и в следующем году будет корректно сравнивать показатели нашей работы с показателями 2020 года. Могу только сказать, что в нашем новом корпусе 180 коек, и каждую неделю мы проводим 120-130 операций. Это приличные результаты, работаем мы энергично.
– А какие планы на будущее у больницы?
Один корпус у нас закрыт на капитальный ремонт, и максимум через два года появятся еще несколько отделений, новые диагностические возможности и новые операционные. Планы развития у нас большие.
– В новом отделении лечение опухолей кожи также проводится хирургически?
– Опухолям подвержены все органы и ткани организма, они могут быть в головном мозге, пищеводе, а могут быть на коже, и в том числе, меланомы. Руководит нашим новым отделением доктор медицинских наук Дмитрий Владимирович Кудрявцев, один из лучших в стране специалистов по лечению меланом. Любой онкологический пациент лечится системно, и комплексное лечение предполагает в том числе и хирургические вмешательства. Хирургия – часть этого лечения, и иногда – самая важная.
– Какие новые методики вы будете осваивать в ближайшее время?
– У нас планируется появление КТ-ангиографии. Сейчас мы начали развивать эндобронхиальное УЗИ – при этом исследовании датчик для выполнения процедуры вводится через трахею и бронхи, что позволяет проводить биопсию недоступных опухолей и лимфоузлов. Уже более 10 пациентов прошли такое новое исследование. Это – высокие технологии, пока они не очень распространены, мы одни из первых осваиваем это направление. Почти всеми отделениями у нас руководят кандидаты и доктора наук, да и многие наши врачи тоже с учеными степенями. Научный и профессиональный потенциал у нас очень высокий.